- 15:30
- 食事療法(担当:管理栄養士)
-
メニュー
閉じる
電話
-
予約電話番号
046-234-6529 月〜金 8:30〜17:00 土 8:30〜12:00月〜金 8:30〜17:00
土 8:30〜12:00 -
予約電話番号(AI自動応答)
《予約変更・確認・キャンセル専用》
050-1725-5337

糖尿病の問題点は、自覚症状がほとんどないまま進行し、全身の臓器に深刻な合併症を引き起こすことにあります。命に関わる病気の入り口が糖尿病であると言ってもいいでしょう。糖尿病のリスクを指摘されたら、速やかに生活習慣を改善し、危険因子を一つでも減らすことが大切です。また、糖尿病と診断された後も、正しく血糖値をコントロールすれば合併症を防ぐことができます。
当センターでは、糖尿病診療のプロフェッショナルである医師、看護師、糖尿病療養指導士、栄養士などの多職種が連携し、個別最適化された治療を提供しています。健康な人と同様の生活を送るために、早期から適切な治療を継続していきましょう。

合併症や併存疾患、入院治療に対応できる
当センターは、海老名総合病院に隣接し、病院の外来機能を担う海老名メディカルプラザの3階にあります。加えて入院部門は海老名総合病院の4階に設けられています。そのため、病院と連携することにより、血糖コントロールや検査が必要な場合の入院はもちろん、糖尿病を知り、食事療法や運動療法などを学ぶ教育入院、急性合併症による入院、さらには他の持病をお持ちの方の複合的な診療にも対応することができます。
糖尿病の患者さんは、糖尿病特有の合併症以外の疾患にも罹患しやすいため、全身の症状に一貫した治療を提供できることは当センターの大きな強みです。

継続しやすい先進的な検査・治療を積極的に実践
患者さんの体内で作られるインスリンが少ない場合、不足するインスリンを注射することで補い、血糖をコントロールする「インスリン療法」が行われます。しかし、自己注射の場合、活動量や食事の内容や量による血糖値の変化に応じたインスリン単位数の調整や夜間に血糖値が下がり過ぎていないかの確認が必要です。
そこで、当センターでは、目立たない場所に装着するだけで採血をせずに血糖値を測定できる「リブレセンサー(持続血糖モニター)」を導入。「2週間お試しリブレ」として積極的に活用して、主体的かつ継続的な生活習慣の改善につなげています。
また、小型のポンプから持続的にインスリンを投与する「インスリンポンプ療法」も実施しています。自己注射の場合、生活スタイルの変化で注射のタイミングを逃してしまったり、外食時に人目が気になって注射できなかったりと、糖尿病治療において最も重要な「継続」に苦心する方が少なくありません。
インスリンポンプ療法なら、簡単な操作でインスリンの量や注入タイミングを調整でき、必要量を確実に投与することができます。
多職種連携で長期的な支援も充実
糖尿病予備軍から糖尿病への移行、および合併症の併発防止において、重要な鍵を握っているのが運動療法と食事療法です。食べる物や食べ方に気を付けたり、食後に継続的な運動をしたりすることで高血糖を抑えることができます。しかし、生活習慣を大きく変えるには強い意思が必要で、個人で継続するのは決して簡単ではありません。
当センターでは、糖尿病専門医以下、糖尿病診療経験の長い看護師、糖尿病療養指導士、栄養士が連携し、患者さん一人ひとりの病状に応じた治療を多角的にサポートします。

妊娠糖尿病や、糖尿病に関連する疾患の治療にも注力
妊娠中に初めて発見された糖代謝異常である妊娠糖尿病を得意とする医師や、甲状腺、下垂体、副腎疾患などのホルモンの病気を得意とする医師が在籍しています。糖尿病そのものはもちろん、糖尿病との関連が深い内分泌疾患、脂質異常症、肥満症などの診療も可能です。
最新の知見の収集や若手医療者の教育にも尽力
学会や研究会での積極的な発表や、毎週の勉強会や症例検討会を行い、最新の知見を常に取り入れるように努めています。
さらに、若手医療者の教育も、当センターの重要な使命です。
当院は日本糖尿病学会認定教育施設に認定されています。
(2022年1月~12月)
英文論文:7件
学会発表:4件
医師向け講演会:60件

食事療法と運動療法で体重と血糖値を管理し、必要に応じて薬物療法を導入します。
血糖値、高血圧、脂質異常の改善、喫煙などの生活習慣の見直しも行います。
インスリンポンプ療法や持続血糖モニター(リブレセンサ)などの先進糖尿病治療も行っています。
当センターでは、管理栄養士が、医師の指示のもと糖尿病の治療の基本のひとつである外来栄養食事指導を、毎日(日曜祝日除く)行っています。
食事療法は、治療の一環として大切です。しかし、人生の楽しみの一つといえる食事が「制限」されて「嫌」にならないように、患者さんと一緒に考え、持続可能な食事療法が実践できるように継続的(表1)にサポートいたします。

栄養科の業務を詳しく知りたい方は海老名メディカルプラザ 栄養科ページをご覧ください。
海老名メディカルプラザ 栄養科ページ日頃の運動習慣と食事、体重をもとに目標を決め、まずは生活の中での活動量アップから始めます。たとえば、テレビを見る時は寝るのではなく座る、掃除や買い物で体を動かすなどを実践してもらいます。室内での手軽な運動や筋トレも取り入れるようにしましょう。

食事療法、運動療法を続けながら、場合によってはインスリンの働きを高める薬や出やすくする薬、ブドウ糖の排せつを促す薬などを症状に応じて使います。飲み薬のほか週1回打つ注射薬もあり、生活に合わせて選択できます。

ショーケース
3階下りエレベーター脇に、1日1,600キロカロリーのフードモデル(朝・昼・夕・間食)を展示しています。日々の食事の参考にしていただければと思います。
パンフレットスタンド
1階出入口、2階整形外科待合室、3階糖尿病センター待合室にパンフレットスタンドを設置し、各種パンフレットやカタログ、体脂肪模型(通称:しぼやん)を置いています。各種パンフレットやカタログはご自由にお持ち帰りください。

外来糖尿病教室の開催 ※コロナ禍のため、開催延期中
毎月第4土曜日 9時~13時
医師、看護師、薬剤師、理学療法士、管理栄養士から、「糖尿病とは?」から始まり「食事」「薬」「運動」についてわかりやすい講義に努めています。お昼は、500キロカロリーのお弁当を皆さんと一緒に食べて、お弁当を食べる前と後で血糖値を測定して食事との関係に理解を深めていきます。土曜日に開催している理由は、働く世代(仕事が忙しい、家庭の事情等でまとまった時間がとれないなどの理由で入院が難しい)の方々に向けて、通院しながらであっても、糖尿病について理解を深めることができる機会を設けるためです。
糖尿病教室の開催
糖尿病の入院患者さんを対象に、糖尿病センター医師を始め、看護師、薬剤師、理学療法士、管理栄養士がそれぞれ担当して、糖尿病に関する教育を月から金曜日に行っています。患者さんのご家族、また糖尿病以外の疾患で入院している患者さんで、糖尿病を合併している方も参加いただいています。
糖尿病教育講演会の開催 ※コロナ禍のため、開催延期中
毎月第4金曜日 16時~17時
糖尿病に限らず、通院患者さんや入院中の患者さん向けに、さまざまな講演会を毎月実施しています。糖尿病専門医、看護師、薬剤師、理学療法士、管理栄養士がそれぞれの専門分野についてお話いたします。下表は、過去に開催したテーマです。
| テーマ | 担当者 |
|---|---|
| 脂質異常症について | 医師 |
| フットケアについて | 看護師 |
| 糖尿病と薬について | 薬剤師 |
| 糖尿病と運動療法について | 理学療法士 |
| 年末年始の食生活について | 管理栄養士 |
けやきの会(患者会)

当院通院中の糖尿病患者さんがメンバーの患者会の呼称です。糖尿病に関する勉強会や患者さん同士、医療スタッフとのコミュニケーションを深め、より良い療養行動で生活が送れることを目的にしています。年に数回のイベント(相模三川公園でのウォーキング、低カロリーのスイーツと飲み物をいただきながらのお茶会など)も開催しています。入会いたただきますと、日本糖尿病協会が発行している「月刊 糖尿病ライフ さかえ」が届きます。
けやきの会のお問合せ先:海老名総合病院 栄養科 亀井 046-292-1311(代表)
糖尿病専門医への紹介は、慢性合併症の発症リスクが高い方や感染症を合併している方、既に合併症を発症している方、急性合併症で緊急の措置を要する方など、治療の難易度や緊急度が高い症例に限られると思われがちですが、当センターは、患者さんの症状の軽重に関わらず積極的な受け入れに努めています。
食事療法や運動療法のアドバイスのみでも構いませんので、より専門的で総合的な治療が望ましいと感じた際にはお気軽にご紹介ください。神奈川県央地区の内分泌・糖尿病地域医療の中心的役割を担うクリニックとして、患者さんの治療継続に向けて皆さまと連携していければ幸いです。
糖尿病センターを初めて受診される方は、診療予約がインターネットで行えます。
WEB予約はこちら当院は、原則予約制です。受診方法や受診の流れは、こちらをご覧ください。
受診方法・受診の流れ若い世代にも増えている糖尿病予備軍
糖尿病は、血糖を下げる「インスリン」の働きが低下したため、血糖値が下がりにくくなる病気です。血糖値が高いままだと血管が傷つき、さまざまな合併症を引き起こします。
炭水化物の多い食生活やストレスなどにより若い世代にも発症する可能性があります。症状が自覚しにくいため、日頃から「おかしいな?」と思ったら専門医に相談を。健康診断で空腹時血糖やHbA1c、尿糖の値を指摘され時も、早めに受診することが大切です。


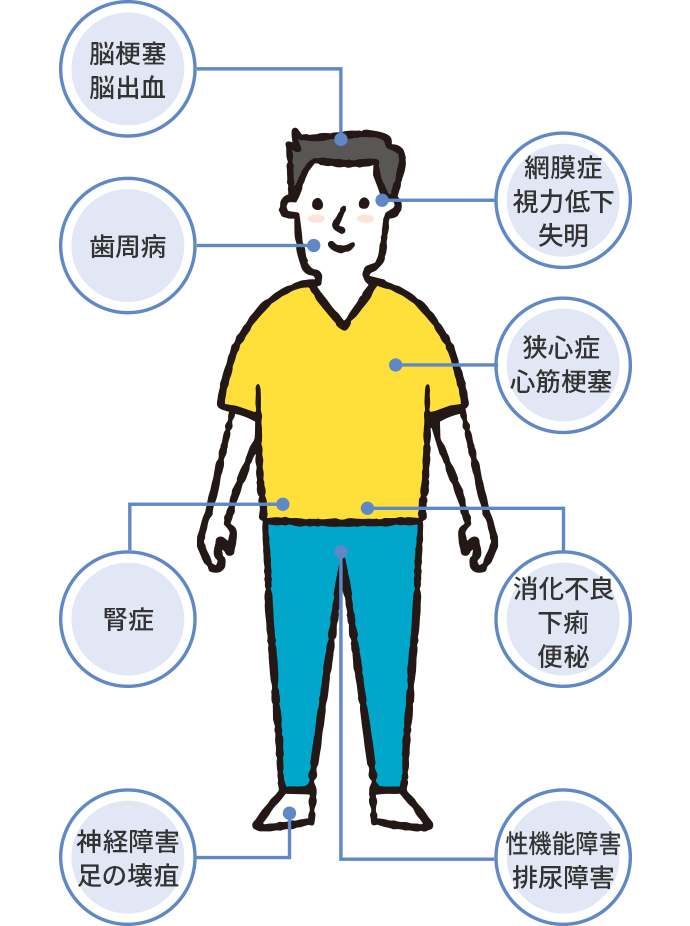
糖尿病が進行すると、さまざまな合併症が起こります。中でも、手足にしびれや痛みが起きて足潰瘍や足壊疽につながる「糖尿病神経障害」、視力が低下して最悪の場合は失明に至る「糖尿病網膜症」、腎臓の機能が落ち透析治療に至る可能性がある「糖尿病腎症」は「三大合併症」と呼ばれる深刻な合併症です。
血管が強いダメージを継続的に受けることにより、動脈硬化による心臓病、脳卒中などを引き起こすこともあります。また、スクリーニングのための検査で、がんが見つかる患者さんも少なくありません。
当センターでは、海老名メディカルプラザの眼科や海老名総合病院の脳神経外科、心臓血管センター(循環器内科、心臓血管外科)を中心とした診療科と情報を共有することで、合併症の定期的なチェックと進行抑制、併存疾患のスムーズな治療を実現しています。

比較的変化が小さいタイミングとして測定するのが空腹時血糖値です。血糖値が高いだけでは自覚症状はないことがほとんど。100mg/dlを超える場合は糖尿病予備軍の可能性があります。早めに受診してください。

HbA1c(ヘモグロビンエーワンシー)は直前の食事の影響を受けず、数ヵ月分の血糖値の平均を示すため、糖尿病の診断で最も重要な項目です。高い場合は、早めの受診を、たとえ基準範囲でも日頃から血糖値を上げないように心がけましょう。
あれ?と思ったら
早めに受診をしましょう


センター長
平野 勉 ヒラノ ツトム
昭和大学大学院(1984年卒)
資格
日本糖尿病学会 専門医 研修指導医
日本糖尿病学会合併症学会 評議員
日本動脈硬化学会 専門医 指導医
米国糖尿病学会(ADA)会員
アジア糖尿病学会(AASD)会員
公職
昭和大学医学部 名誉教授
NPO法人国際糖尿病教育学習研究所 理事
職歴
患者さんへ一言
糖尿病の検査や治療は最近特に進化しています。最先端の設備がある当センターにお任せください。健康な人と変わらない人生を目指して、あなたに寄り添った最適な治療を行います。

部長代理
平嶋 勇士 ヒラシマ タケシ
北里大学(2006年卒)
資格
日本内科学会 認定内科医
日本糖尿病学会 糖尿病専門医・研修指導医
患者さんへ一言
糖尿病はなかったことにすることはできませんが、ストレス・過食・肥満・運動不足をさけて、薬を上手く使えば患者さんの寿命を縮めることはありません。患者さんに合った治療法をいっしょに探していきましょう。よろしくお願いします。

医員
鈴木 奈津子 スズキ ナツコ
東京女子医科大学大学院(1989年卒)
資格
日本内科学会 認定内科医
日本糖尿病学会 糖尿病専門医・研修指導医
公職
日本糖尿病・妊娠学会 評議員
患者さんへ一言
糖尿病に由来する様々な合併症を予防するために、無症状であっても治療を継続することが大切です。糖尿病を持つ女性では妊娠に伴って血糖が大きく変化します。当科では妊娠を希望される糖尿病の方の相談や治療、妊娠糖尿病の血糖管理も行なっております。

医員
青木 絵麻 アオキ エマ
島根大学(2008年卒)
資格
日本内科学会 総合内科専門医
日本糖尿病学会 糖尿病専門医・研修指導医
患者さんへ一言
糖尿病の治療は“患者さんが主役”と言われています。患者さんに糖尿病へのご理解を深めて頂き、生涯糖尿病と付き合っていけるように、おひとりずつの生活に合わせた治療を考え、当センターのスタッフ皆でお力になれれば嬉しいです。
医員
中田 健人 なかた けんと
自治医科大学(2016年卒)
資格
日本専門医機構認定 内科専門医
日本専門医機構認定 内分泌代謝・糖尿病内科専門医
難病指定医
医員
上谷 眞有美 うえたに まゆみ
岩手医科大学(2019年卒)
資格
緩和ケア講習会修了
JMECC修了
医員
琴寄 有紗 ことより ありさ
北里大学(2024年卒)
非常勤医師
馬場園 哲也 ババゾノ テツヤ
広島大学(1983年卒)
資格
日本内科学会 認定内科医
日本糖尿病学会 糖尿病専門医・指導医・関東甲信越支部学術評議員
内分泌代謝・糖尿病内科領域暫定指導医
日本糖尿病合併症学会評議員
日本腎臓学会 功労評議員
日本膵・膵島移植学会理事

非常勤医師
髙橋 育克 タカハシ ヤスヨシ
昭和大学(1996年卒)
資格
日本内科学会 認定内科医
日本内分泌学会 内分泌代謝科指導医

非常勤医師
田中 秀樹 タナカ ヒデキ
帝京大学(1997年卒)
資格
日本内科学会 認定内科医
日本内科学会 総合内科専門医・指導医
日本糖尿病学会 糖尿病専門医・指導医
日本糖尿病協会 療養指導医
日本抗加齢医学会 抗加齢専門医
日本肥満学会 肥満症専門医・指導医
日本内分泌学会
非常勤医師
吉田 英行 よしだ ひでゆき
大阪大学(1998年卒)

非常勤医師
久保田 諒 クボタ リョウ
東海大学(2017年卒)
非常勤医師
新谷 直仁 シンタニ ナオヒト
帝京大学(2021年卒)